Зачатие в пробирке. Репродуктолог о технологии ЭКО и невостребованных эмбрионах

Первому человеку, родившемуся с помощью экстракорпорального оплодотворения, в 2024 году исполнилось 46 лет. За эти годы вспомогательные репродуктивные технологии значительно усовершенствовали и с их помощью на свет появилось более 5 млн человек.

По данным Министерства здравоохранения РК, в стране функционирует 31 центр репродуктологии, где помогают зачать детей бесплодным парам.
Как именно происходит зачатие в условиях лаборатории и кто наблюдает за процессом зарождения жизни? Специалисты столичного Института репродуктивной медицины впустили журналистов Informburo.kz в святая святых – лабораторию – и показали, как работает экстракорпоральное оплодотворение.
Место встречи
Термин "экстракорпоральный" возник в результате слияния латинских слов extra – "вне" и corpus – "тело".
После того как репродуктологи получают генетический материал пациентов, половые клетки отправляются в лабораторию. Там и происходит оплодотворение вне человеческого тела, рассказала медицинский директор по вспомогательным репродуктивным технологиям ИРМ Гульнара Бекенова.
Мужские половые клетки получают естественным путём, а забор ооцитов считается инвазивной процедурой и проходит под общей анестезией. После забора генетический материал маркируют и передают в лабораторию эмбриологии.

В лаборатории специалисты изучают состояние половых клеток с помощью микроскопов. Особенно важна подвижность сперматозоидов, ведь именно от этого параметра зависит выбор методики ЭКО.
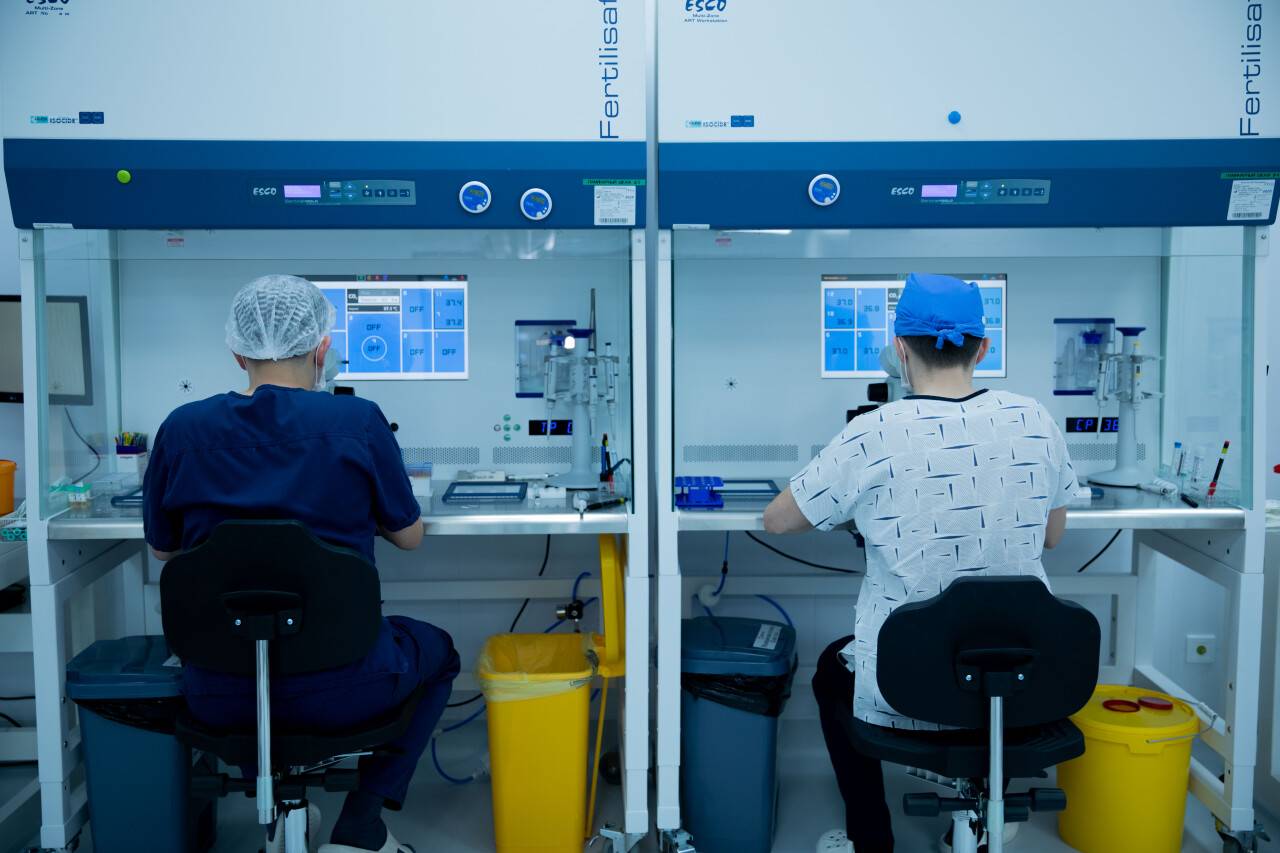
Если сперматозоидов достаточно много и они активны, то задача эмбриолога – поместить клетки в благоприятную среду и наблюдать за оплодотворением. Вопреки расхожему мнению оплодотворение происходит не в пробирке, а в чашке Петри. Поэтому термин "ребёнок из пробирки" не просто неэтичный, но и устаревший.
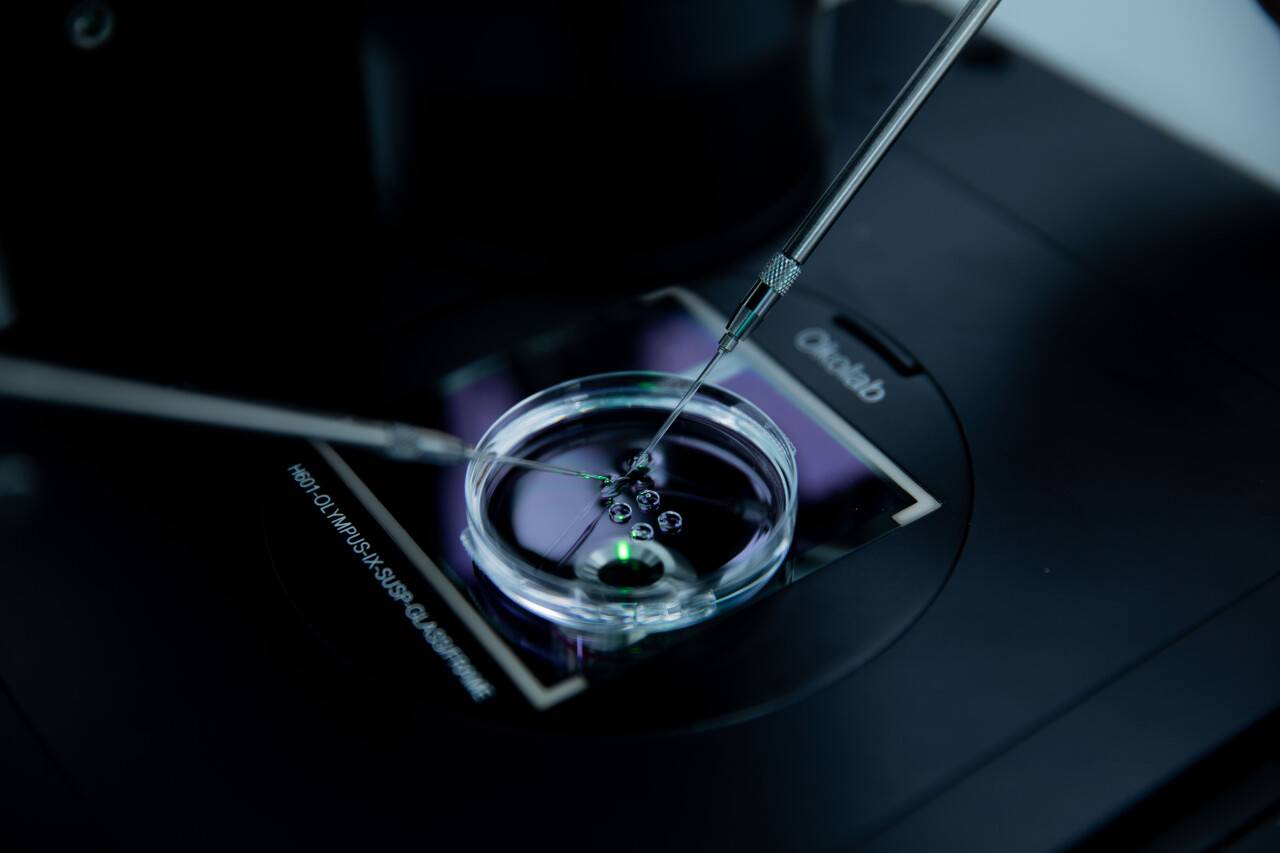
Если сперматозоиды не в состоянии самостоятельно добраться до цели, то врачи их подталкивают. Вернее, организовывают прямую доставку наиболее жизнеспособного сперматозоида в ооцит с помощью микроскопической иглы. Но даже такая манипуляция не гарантирует успех.
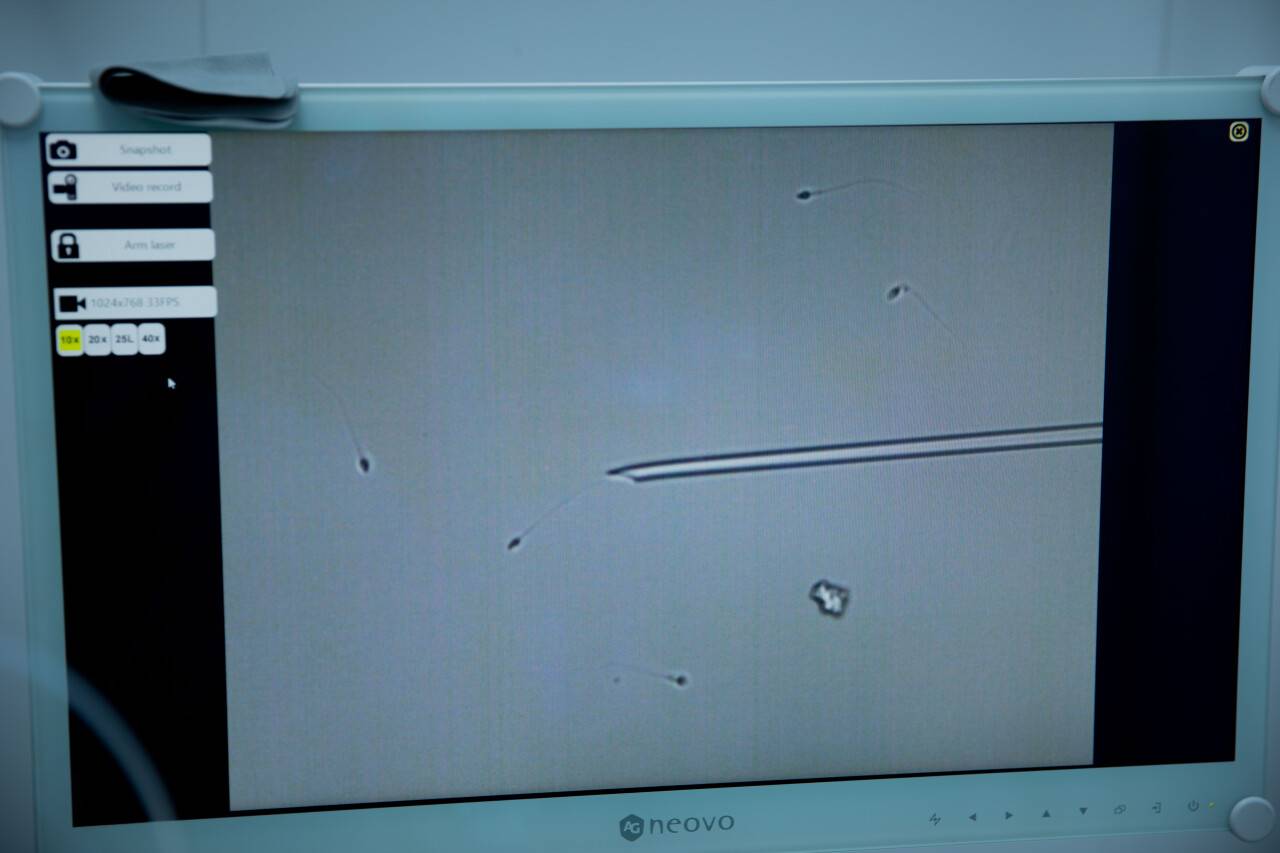
"Несмотря на все технологии, сам момент зачатия по-прежнему остаётся таинством, чудом. Факторов так много, что ни один доктор точно не знает, почему одна пара клеток образовала здоровую зиготу, а другая нет", – объяснила доктор Бекенова.
По статистике, для получения одного здорового эмбриона необходимо пять-шесть ооцитов. При этом чем старше доноры, тем ниже вероятность успеха.
Читайте также: Я бы ограничил возраст использования репродуктивных технологий в рамках ОСМС 21–40 годами – врач-репродуктолог
Перенос или подсадка
После успешного оплодотворения женский ооцит становится зиготой. И только через пять-шесть суток, когда клетка пройдёт через несколько этапов дробления, зигота превращается в эмбрион.
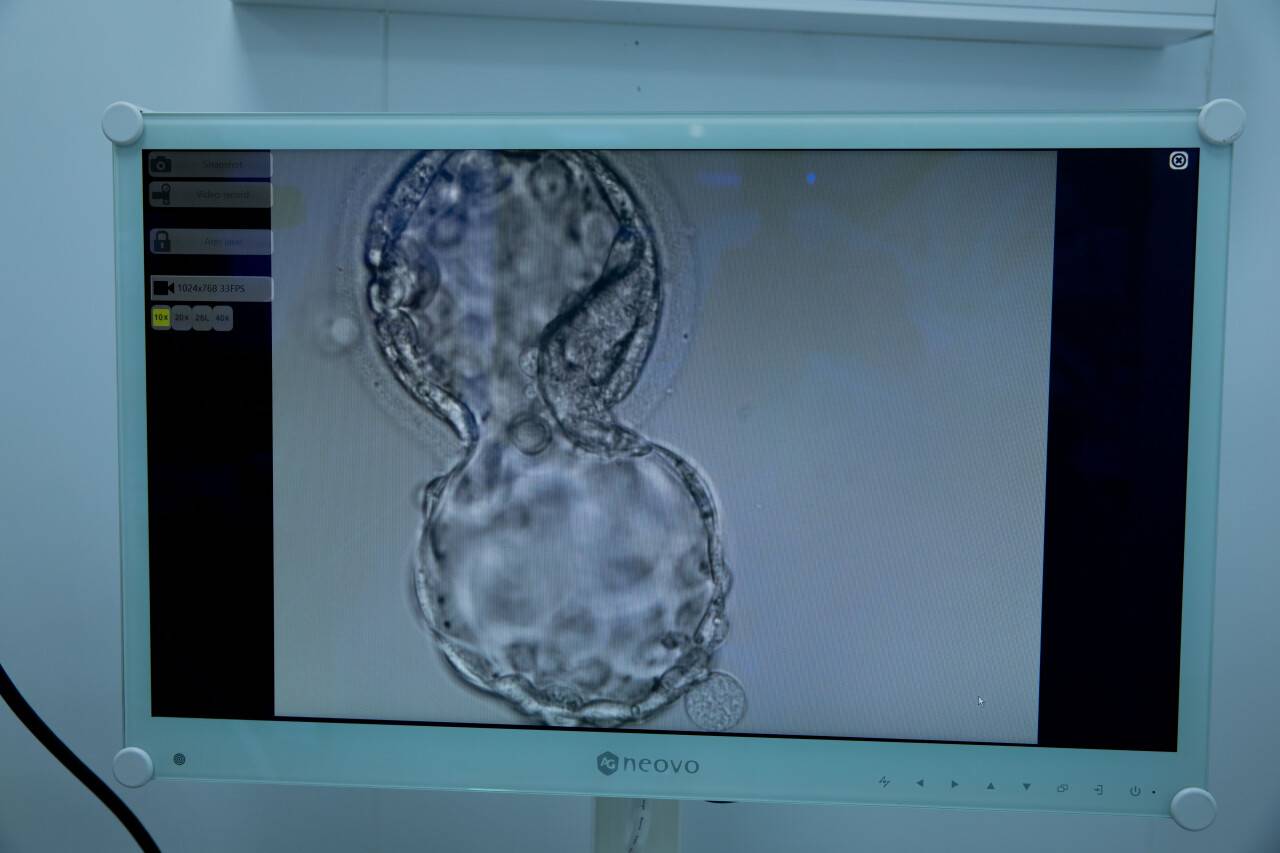
Врачи внимательно наблюдают за этой метаморфозой, ведь для подсадки годятся только здоровые эмбрионы. В определённых случаях эмбриологи проводят генетическое исследование и отбраковывают те клетки, у которых есть нарушения. На такую процедуру всегда требуется письменное согласие пациентов.
"С помощью технологий ЭКО можно решить не только проблему бесплодия, но и предотвратить генетические заболевания. Пары с высоким риском хромосомных аномалий могут прибегнуть к процедуре ЭКО с отбором, чтобы гарантированно родить здорового малыша. Но пока в Казахстане такие технологии не пользуются популярностью, мало кто проводит генетическое тестирование на этапе планирования беременности", – пояснила спикер.
Спустя пять дней с момента оплодотворения эмбрион переносят в полость матки, где ему предстоит развиваться ещё 40 недель. В некоторых случаях пациенткам подсаживают сразу два эмбриона, но для этого нужно иметь безупречное здоровье, поскольку любая многоплодная беременность считается потенциально осложнённой.
Те эмбрионы, которые остались невостребованными в протоколе ЭКО, либо утилизируют, либо замораживают. Второй вариант более предпочтителен, поскольку успешность одной процедуры составляет примерно 35%, и эмбрионы могут пригодиться для следующих попыток.
На кончике иглы
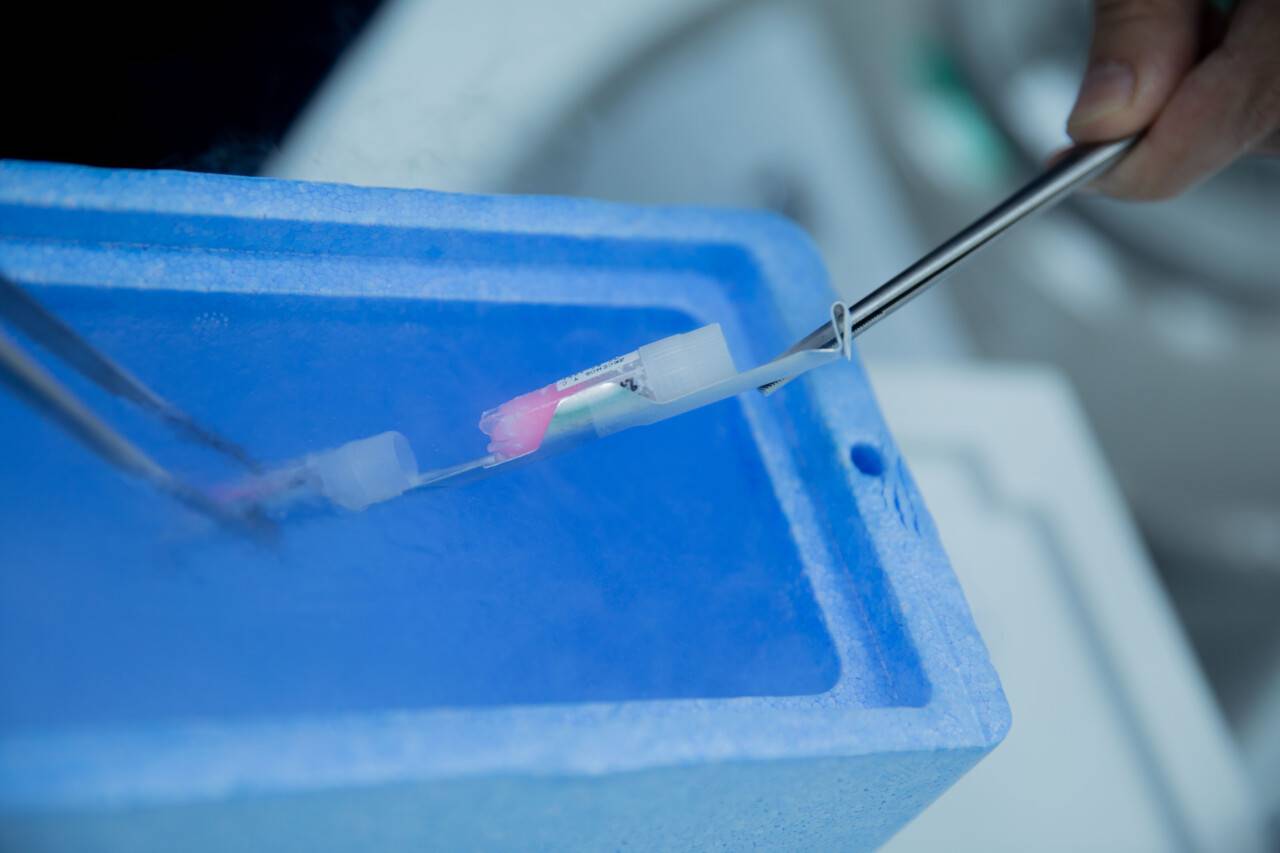
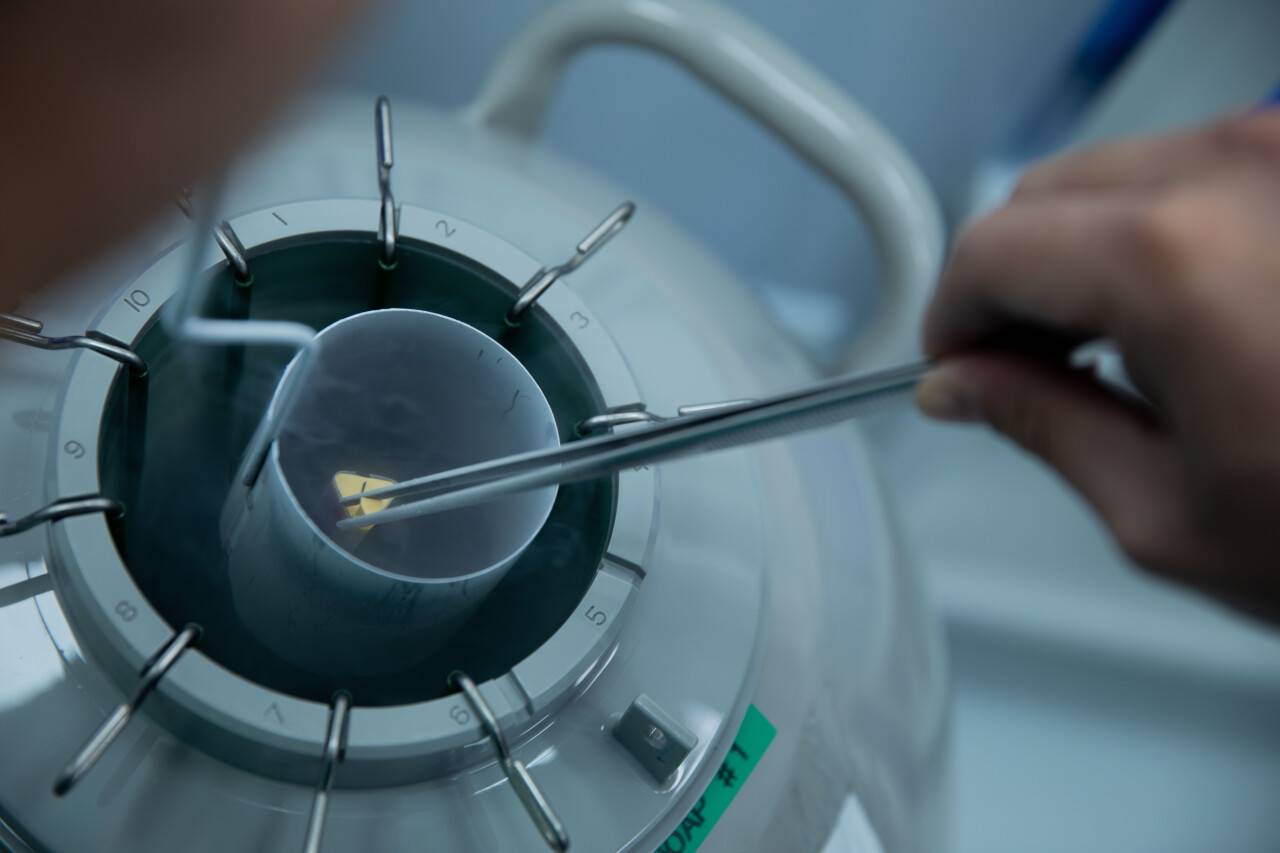
Эмбрионы сохраняют путём криоконсервации. Сначала зародыш помещают в водопоглощающую среду, чтобы молекулы воды не повредили клетку при изменении состояния, а затем обезвоженный эмбрион отправляют в контейнер с жидким азотом, где его температура за доли секунды опускается до -196 градусов. Такая технология позволяет погрузить эмбрион в спячку, а когда понадобится – разморозить, восполнить запасы жидкости и полностью восстановить процессы жизнедеятельности.
"Пятидневный эмбрион – это скопление стволовых клеток, которые несут в себе определённую ДНК. В нём пока нет ни органов, ни кровеносной системы, ни нервов. Поэтому на данном этапе развития эмбрионы отлично поддаются криоконсервации и после разморозки продолжают развиваться так, будто её не было. Эту технологию во всём мире активно применяют еще с девяностых годов", – пояснила доктор Бекенова.
Замораживают не только эмбрионы, но и половые клетки. Эмбрионы и ооциты хранят на кончике специальной соломинки, а семенную жидкость – в пробирках.

Прибегают к криоконсервации не только в процессе ЭКО, но и в тех случаях, когда люди хотят отложить родительство без потери качества генетического материала, ведь с возрастом риск возникновения мутаций в половых клетках только увеличивается.

Сотрудники лаборатории ежедневно контролируют состояние криобанка: проверяют температуру, обеспечивают замену реагентов. На протяжении всего срока хранения клиника несёт полную ответственность за сохранность генетического материала. Иногда судьба эмбрионов больше заботит врачей, чем потенциальных родителей.
Брошенные до рождения
В процессе криоконсервации пациент подписывает с клиникой договор, согласно которому он обязан ежегодно выплачивать определённую сумму за хранение материала, а клиника в свою очередь – обеспечивать это хранение. В Казахстане срок хранения эмбрионов законодательно не ограничен, а их утилизация разрешена только с письменного согласия владельцев. И в этой области есть немало этических противоречий.

"Есть пациенты, которые через несколько лет после консервации просто забывают о своих эмбрионах – кто-то переезжает, кто-то теряет интерес. Использовать эти клетки мы не можем, уничтожить не имеем права, да и жалко. Когда к тебе приходят дети, выросшие из эмбрионов, которые ты когда-то наблюдал, это удивительное чувство. Это меняет отношение. Вот и храним годами", – рассказала доктор.
Так в клиниках Института репродуктивной медицины оказались сотни невостребованных эмбрионов, судьбу которых ещё предстоит решить. По словам специалиста, эта проблема актуальна во всех странах, где активно используют ВРТ.

В стенах лаборатории эмбриологии происходит многое: какая-то жизнь зарождается, какая-то прерывается в самом начале пути, а какая-то годами ждёт своего часа. И какими бы развитыми ни были современные технологии, процесс зачатия по-прежнему таит в себе множество тайн.

